Диета при панкреатите
Содержание:
- Запретные кукурузные продукты
- Каша из кукурузной крупы
- Народный рецепт
- Диета в стационаре
- Правила диеты
- Гречка с кефиром при панкреатите
- Диета в первый месяц (2-4 недели после операции)
- Лечение острого панкреатита
- Особенности употребления гречки при разных формах патологии
- Как влияет гречка на организм
- Диета при подагре № 6 — рекомендации по питанию при подагре
- Как правильно готовить гречневую крупу
- Диагностика
- Вторые блюда
Запретные кукурузные продукты
Несмотря на полезные свойства злака, существуют кукурузные изделия, которые запрещены при обоих типах панкреатита:
- Консервированная кукуруза. При подготовке к консервации продукт теряет почти все витамины. Взамен он насыщается веществами (консервантами), которые неблагоприятно влияют на организм и вызывают обострение заболевания. Не рекомендуется есть консервы даже в маленьких дозах.
- Кукурузные хлопья. Эти изделия содержат в себе пищевые красители, большое количество сахара и усилители вкуса. Хлопья при панкреатите употреблять очень нежелательно.
- Попкорн. При панкреатите воздушная кукуруза запрещена из-за изобилия различных добавок, а также потому, что для приготовления ее обжаривают. А ведь жареное, соленое, пряное находится под запретом даже в период ремиссии.
- Кукурузные палочки. Данный продукт, несмотря на его легкое усваивание в желудке, запрещен из-за пищевых красителей, усилителей вкуса и большого количества сахара. Подобные добавки негативно сказываются на состоянии больного панкреатитом.
Все эти кукурузные изделия категорически противопоказаны при диабете 2 типа.
Каша из кукурузной крупы
Как уже было отмечено, при наступлении устойчивого периода ремиссии панкреатической патологии допускается приготовление кукурузной каши. Готовить ее очень просто. Для этого кипятится в кастрюле вода и засыпается туда определенное количество сухой кукурузной крупы, огонь делается чуть меньше среднего и каша отваривается не менее 20-ти минут с постоянным помешиванием.
После того, как крупа хорошо размякнет, кастрюлю закрываем крышкой и ставим в разогретую духовку на 40-50 минут. Готовая кукурузная каша может не всем прийтись по вкусу, из-за необычного специфического привкуса, однако на завтрак такое блюдо можно изредка себе позволять.

Народный рецепт
Метод лечения гречкой с кефиром вряд ли будет рекомендован вам врачом. Это народный рецепт, и доказанных, подтвержденных данных его пользы нет – скорее всего потому, что исследований в этом направлении попросту не проводилось. Традиционная лечебная диета при панкреатите подразумевает употребление только термически обработанных круп, а в острые фазы болезни и вовсе необходимо разваривание до консистенции «каши-размазни».
Народная медицина предлагает гречку с кефиром не просто как одно из блюд меню, а как средство для лечения поджелудочной. Считается, что она оказывает противовоспалительное действие, активирует процессы восстановления, помогает снизить уровень сахара в крови. Но, повторимся, научных данных в пользу этих фактов нет. Высказывания об «очищении» поджелудочной и вовсе безграмотны, поскольку очистить этот орган вряд ли получится. Речь здесь идет, скорее всего, об очищении кишечника за счет растительной клетчатки, которая сохраняется в сырой крупе.
Диета в стационаре
Продолжительность пребывания в стационаре во многом определяется технологией выполнения холецистэктомии. Золотым стандартом в лечении холецистита является лапароскопическая холецистэктомия. Этот вид операции выгодно отличает минимальное травмирование и укороченное пребывание в стационаре (обычно 1-3 дня). После лапароскопии восстановление пациента происходит сравнительно быстро и безболезненно, а диета как в стационаре, так и в последующие недели является менее консервативной.

К сожалению, лапароскопическая холецистэктомия не всегда может быть проведена из-за особенностей течения заболевания и индивидуальных особенностей анатомического строения желчного пузыря и протоков. По этой причине врач вынужден прибегать к открытой (лапаротомической) холецистэктомии. В зависимости от степени инвазивности операции сроки пребывания в стационаре могут увеличиваться (5-10 суток и более). Повышенная инвазивность этого подхода к удалению желчного пузыря приводит к более значительным ограничениям в режиме питания в первые недели после операции.
После лапароскопической холецистэктомии пациент проводит 2 часа в отделении интенсивной терапии, восстанавливаюсь после наркоза. Затем его переводят в условия палаты, где проводится надлежащая послеоперационная терапия. Первые 5 часов пациенту запрещено подниматься с кровати и пить. Начиная с утра следующего дня разрешено пить простую воду маленькими порциями (до 2 глотков каждые 15 минут). Вставать можно примерно через 5 часов после операции. Это допустимо делать только при отсутствии слабости и головокружения. Первые попытки подъема необходимо предпринимать только в присутствии медсестры.
Начиная со следующего дня пациенту можно перемещаться по палате и начать принимать пищу. Допустимо употребление только жидкой пищи (овсянка, кефир, диетический суп)
Постепенно пациент возвращается к обычному режиму приема жидкости — это важно для разбавления желчи. Первую неделю после операции важно полностью исключить употребление следующих продуктов и напитков:
- крепкий чай
- кофе
- алкоголь
- сладкие напитки
- сладости
- шоколад
- жареные блюда
- жирная пища
- копченое, острое, соленое, маринованное.
Правила диеты
Задача диеты при панкреатите заключается в механическом, химическом и термическом щажении желудочно-кишечного тракта. То есть, посредством соблюдения лечебного стола при воспалении поджелудочной железы достигается ее нормальное функционирование, защита желудка и кишечника от агрессивных продуктов питания, снижение активизации желчного пузыря и предупреждение заболеваний печени.
Лечебный стол при панкреатите в классификации по Певзнеру – это стол №5п. Стол №5п несколько отличается от стола №5, который назначается при заболеваниях печени, но также имеет ряд схожих ограничений в питании. По современным нормам диета при обострении панкреатита — это вариант стандартной диеты с нормальным (в стадии обострения) и повышенным (в стадии ремиссии) содержанием белков, жиров и углеводов, с ограничением химических и механических раздражителей ЖКТ.
Общие принципы диеты при панкреатите
При панкреатитах диета делится на два варианта — питание при обострении и питание в стадии ремиссии. Для обоих вариантов правила питания идентичны.
Механическая обработка пищи.
- При при обострении хронической формы вся пища должна быть протертой, разваренной или приготовленной на пару, что обеспечивает максимальное щажение желудка.
- В стадии ремиссии добавляются запеченные в духовке и тушеные блюда.
Температурный режим. Пища должна подаваться ни горячей, ни холодной. Оптимальная температура еды 15-65°C.
Чувство меры
При панкреатите очень важно соблюдать меру во время еды. Не допускается переедания, т.к
это создает не только повышенную нагрузку на поджелудочную железу, но и на весь пищеварительный тракт в целом.
Количество приемов пищи. Прием пищи в течение дня должен быть дробным, 4-6 раз в день. Не стоит стараться утолить голод сразу большой порцией еды, необходимо следовать принципу: «лучше мало, но часто». Это облегчит работу поджелудочной железы, пища лучше усвоится, а болевые ощущения после еды практически исчезнут.
Отказ от вредных привычек. Употребление алкоголя опасно не только развитием алкоголизма, но при панкреатите спиртные напитки провоцируют образование белковых «наростов» — бляшек в протоках поджелудочной железы, закупоривая их, нарушая отток секрета железы в двенадцатиперстной кишки, тем самым усугубляя воспалительный процесс в органе и провоцируя железу к усилению самопереваривания.
Никотин в свою очередь, препятствует выработке ферментов, которые обезвреживают уксусный альдегид (данное вещество образуется при распаде алкоголя в организме, он провоцирует воспаление поджелудочной железы).
Гречка с кефиром при панкреатите
Гречка с кефиром – один из популярных народных рецептов для восстановления, или «очищения» поджелудочной железы. В сети можно увидеть множество отзывов от людей, испробовавших на себе кефирно-гречневую диету, и большинство из них – положительные.
Каждый из этих продуктов, взятый по-отдельности, действительно полезен при панкреатите. Гречка отличается высоким содержанием белка, железа и витаминов группы B, других витаминов и ценных микроэлементов. Она является превосходным гарниром к самым разным блюдам, хороша и сама по себе, просто сваренная на воде. При этом гречка низкокалорийна, содержит мало жиров и хорошо усваивается даже на фоне неполной ремиссии. Все вышеперечисленные свойства делают гречневую крупу поистине незаменимым продуктом питания в рационе больных панкреатитом.
Кефир также относится к диетическим продуктам – благодаря низкой жирности, высокому содержанию легкоусвояемого белка животного происхождения. Он богат кальцием, способствует восстановлению нормальной кишечной микрофлоры и предотвращает запоры. Вводить кефир в рацион больных можно достаточно рано – уже со второй недели от начала атаки панкреатита.
Но как насчет гречки с кефиром? Процесс приготовления этого блюда не предусматривает отваривания – сырую крупу нужно лишь замочить в кефире на 10–12 часов. Насколько это безопасно и есть ли смысл в лечении подобным образом?
Диета в первый месяц (2-4 недели после операции)
Первый месяц после операции особо важен для восстановления нормальной работы пищеварительного тракта пациента и улучшения общего самочувствия. Именно этот отрезок времени является ключевым для нормализации пищеварительных функций организма. Поэтому на его протяжении необходимо тщательно соблюдать рекомендации, предписанные врачом. Таковые включают не только требования к организации питания, но и комплекс мер по обеспечению надлежащей физической нагрузки, медикаментозной терапии и уходу за ранами.
После проведения лапароскопической холецистэктомии соблюдение диеты обычно необходимо на протяжении 1 месяца. Затем по согласованию с гастроэнтерологом могут быть сделаны послабления в диете, расширен спектр употребляемых продуктов, сняты ограничения в питании.При открытой полостной холецистэктомии период жестких ограничений в питании продолжительнее, чем при холецистэктомии. Независимо от типа проведенной операции на протяжении первого месяца рекомендуется исключить из питания:
- жареную пищу
- жирные продукты
- острую и пряную пищу
- копчености
- алкоголь.

Также в этот период рекомендовано полностью отказаться от табакокурения, так как оно замедляет послеоперационное восстановление организма. Блюда должны быть немного теплыми, необходимо избегать холодной или горячей пищи. Требуется регулярное питание 4–6 раз в день, еду желательно принимать примерно в одно и то же время. Введение новых продуктов в рацион необходимо осуществлять постепенно, внимательно прислушиваться к реакции организма и при необходимости консультироваться у гастроэнтеролога.
Со второй недели при отсутствии осложнений применяют диету 5а. Это разновидность диеты 5, характеризующаяся пониженным химическим и механическим воздействием на пищеварительный тракт, это делает ее предпочтительной после холецистэктомии. Это диета является весьма щадящей — все продукты варят или готовят на пару. Меню диеты 5а основано на отварных рыбе и мясе, котлетах на пару, белковых омлетах, овощных супах, паровых пудингах с творогом, пюре из картошки, киселе из фруктов, измельченных кашах на молоке, тушеных овощах.
В случае плохого перенесения диеты 5а (вздутие живота, поносы, боли в подреберье) может быть назначена диета 5щ, характеризующаяся еще большей деликатностью в отношении пищеварительной системы.
Пример меню:
- Первый завтрак: полпорции манной каши на молоке, чай, 110 г парового омлета из белков яиц.
- Второй завтрак: шиповниковый отвар, 100 г свежего пресного творога.
- Обед: 100 г парового суфле из отварного мяса, полпорции протертого супа с овощами и овсянкой, 100 г желе из фруктов, 100 г пюре из моркови.
- Полдник: 100 г запеченых яблок.
- Ужин: полпорции пюре из картофеля, вареная рыба, чай.
- Завершающая еда: кисель или кефир.
- Общая суточная доза: 200 г белого хлеба, 30 г сахара.
Лечение острого панкреатита
При легкой форме панкреатита лечить болезнь можно в домашних условиях, с регулярным наблюдением у специалиста. При при более тяжелых формах заболевания лечение обязательно должно проходить в стационаре. Главная цель лечения — восстановить нарушенные функции поджелудочной железы и предотвратить появление осложнений.
Медикаментозная терапия острого панкреатита может включать прием следующих лекарств:
- анальгетиков;
- миотропных спазмолитиков;
- антибиотиков для профилактики присоединения вторичной инфекции.
В случае, если болезнь достигла критического уровня, а консервативная терапия не помогает, специалисты могут прибегнуть к лапаротомии – операционному методу, во время которого врач получает доступ к поврежденному органу.
Определить правильную схему лечения острого панкреатита и помочь устранить симптомы может только врач
Очень важно при появлении первых признаков болезни не затягивать с визитом к врачу: первый же приступ воспаления поджелудочной железы может закончиться переходом болезни в хроническую форму.
Особенности употребления гречки при разных формах патологии
При панкреатите воспалительный процесс локализуется в поджелудочной железе, расположенной за желудком. Непосредственно с едой она не контактирует, но в процессе переваривания принимает активное участие благодаря ферментам, которые здесь синтезируются.
Если их отток нарушен, ферменты скапливаются внутри, вызывая разрушение железы. Фактически они переваривают её изнутри. Ядрица – продукт экологически безопасный, без ГМО. Если правильно приготовить, есть гречку можно на любой стадии болезни.
Острая форма
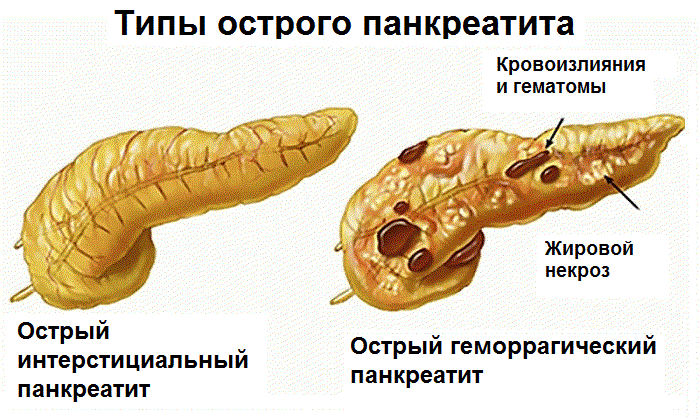
В первые дни при обострении блюда из гречневой крупы исключают из меню, ведь для переработки клетчатки нужны ферменты. Так как протоки засорены, биологическая жидкость накапливается в поджелудочной железе, ухудшая состояние больного. Вязкую гречневую кашу обычно разрешают через 2-4 дня. Готовят её на воде, без соли и сахара.
Хроническая стадия

Если соблюдать диету постоянно, шансы добиться состояния устойчивой ремиссии высоки. Введение в рацион гречневой крупы (до 250 г в сутки) ускорит этот процесс. Кашу можно есть с растительным или сливочным маслом. Такой гарнир подают к тушёной рыбе, паровым котлетам, запеченным овощам.
Любители сладкого могут добавить в кашу немного мёда и сухофруктов. Такая диета показана больным любого возраста, так как она облегчает симптомы хронического панкреатита.
Обострение панкреатита
На этом этапе специалисты рекомендуют суп-крем, приготовленный на воде с добавлением овощей и гречки. При подаче в суп можно добавить растительное масло. Измельчать его удобно блендером.
Можно сварить жидкую кашу, но есть её надо небольшими порциями и только свежеприготовленную.
Гречневую кашу можно употреблять со свежим кефиром. Для этого ядрицу или сечку варят без соли, протирают через сито и заливают кефиром. Можно есть на завтрак или ужин. Курс такой диеты – 10 дней.
Панкреатит + холецистит

При панкреатите, осложненном желчнокаменной болезнью, разрешают есть гречку с молоком или подавать её на гарнир к тушёному мясу, овощам, приготовленным на пару. Полезно есть гречку с тыквой, запеченной в духовке. На завтрак достаточно омлета из 1 яйца или 2-х белков и нескольких ложек каши.
Панкреатит + гастрит
Хронический гастрит истончает слизистую желудка, поэтому способность пищи обволакивать его стенки так важна. Кисель из гречневой муки стимулирует регенерацию тканей, улучшает работоспособность кишечника. Пить его нужно по полстакана за полчаса до еды. Кратность приёма – 2 раза в сутки, через 12 часов (на завтрак и ужин).
Каши при таком диагнозе готовят вязкие, гречку можно чередовать с овсянкой. Можно варить и на молоке, если разбавить его водой (наполовину). Есть её лучше в тёплом виде, так как горячая раздражает ЖКТ, а холодная – угнетает регенерацию клеток эпителия.
Как влияет гречка на организм
Очень важно принимать указанное блюдо согласно стадиям болезни. В разные периоды работоспособность поджелудочной будет сильно отличаться
Если в фазе обострения она теряет способность к выработке достаточного количества ферментов для переваривания пищи, то в момент ремиссии постепенно происходит восстановление функциональности. Очень важно разобраться, как действовать в той или иной ситуации, чтобы не навредить организму.
Период обострения
В момент обострения показано соблюдение голодного режима. Длится он от 1 до 3 суток, в зависимости от тяжести течения заболевания. Затем начинают вводить слизистые супы и протёртые каши (только на воде), в том числе гречку. Все продукты обязательно должны проходить термообработку. Введение в рацион кисломолочных продуктов целесообразно только на 2-3 неделю после обострения.
Период ремиссии
Крупу, настоянную на кефире, можно употреблять только спустя месяц после периода обострения. На протяжении всего этого времени есть можно только перетёртую, хорошо проваренную на воде крупу. Это касается не только гречки, но и других злаковых. Степень измельчения каши постепенно увеличивают со второй недели после приступа желудочной колики. К концу месяца выходят на потребление крупных фракций каши.
В период ремиссии гречка входит в ежедневный рацион питания пациента. Она способствует улучшению перистальтики кишечника, ускоряет отведение холестерина, шлаков и токсинов. Помимо этого восстанавливает энергетический баланс и избавляет от недостатка белков.
Очень важно, чтобы рацион питания был полноценным. Монодиета на одной гречке с кефиром при таком заболевании полностью противопоказана
В противном случае может начаться процесс некроза тканей ЖКТ, что приведёт к необходимости хирургического вмешательства.
Диета при подагре № 6 — рекомендации по питанию при подагре
Общая характеристика диеты при подагре № 6.
Диета при подагре N 6 предполагает:
- исключение из рациона продуктов, содержащих много пуринов, щавелевой кислоты;
- умеренное ограничение соли,
- увеличения количества ощелачивающих продуктов (молочные, овощи и плоды) и свободной жидкости (при отсутствии противопоказаний со стороны сердечно-сосудистой системы).
- уменьшение белков и жиров (в основном тугоплавких), а при сопутствующем ожирении — и углеводов.
Кулинарная обработка обычная, но обязательно отваривание мяса, птицы и рыбы.
Температура пищи обычная.
Диета при подагре: рекомендуемые и исключаемые продукты и блюда
Диета при подагре разрешает: супы. Вегетарианские: борщ, щи, овощные, картофельные, с добавлением круп, холодные (окрошка, свекольник), молочные, фруктовые.
Исключают: мясные, рыбные и грибные бульоны, супы из щавеля, шпината, бобовых.
Диета при подагре разрешает: хлеб и мучные изделия. Пшеничный и ржаной хлеб, из муки 1-го и 2-го сорта. Различные выпечные изделия, в том числе с включением молотых отрубей.
Ограничивают изделия из сдобного теста.
Диета при подагре разрешает: мясо, птица, рыба. Нежирные виды и сорта. До 3 раз в неделю по 150 г отварного мяса или 160-170 г отварной рыбы. После отваривания используют для различных блюд — тушеных, запеченных, жареных, изделий из котлетной массы. Можно сочетать мясо и рыбу примерно в равных количествах.
Исключают: печень, почки, язык, мозги, мясо молодых животных и птиц, колбасы, копчености, соленую рыбу, мясные и рыбные консервы, икру.
Диета при подагре разрешает: молочные продукты. Молоко, кисломолочные напитки, творог и блюда из него, сметана, сыр.
Исключают: соленые сыры
- Разрешаются: яйца. 1 яйцо в день в любой кулинарной обработке
- Диета при подагре разрешает: крупы. В умеренном количестве, любые блюда.
Исключают: бобовые.
Разрешаются: овощи. В повышенном количестве, сырые и в любой кулинарной обработке. Блюда из картофеля.
Исключают: грибы, свежие стручки бобовых, шпинат, щавель, ревень, цветную капусту, портулак; ограничивают — соленые и маринованные;
Диета при подагре разрешает: закуски. Салаты из свежих и квашеных овощей, из фруктов, винегреты, икра овощная, кабачковая, баклажанная.
Исключают: соленые закуски, копчености, консервы, икру рыб;
Диета при подагре разрешает: плоды, сладкие блюда и сладости. В повышенном количестве фрукты и ягоды — свежие и при любой кулинарной обработке. Сухофрукты. Кремы и кисели молочные. Мармелад, пастила, нешоколадные конфеты, варенье, мед, меренги.
Исключают: шоколад, инжир, малину, клюкву.
Разрешаются: соусы и пряности. На овощном отваре, томатный, сметанный, молочный. Лимонная кислота, ванилин, корица, лавровый лист. Укроп, зелень петрушки.
Исключают: соусы на мясном, рыбном, грибном бульонах, перец, горчицу, хрен.
Диета при подагре разрешает: напитки. Чай с лимоном, молоком, кофе некрепкий с молоком. Соки фруктов, ягод и овощей, морсы, вода с соками, квасы. Отвары шиповника, пшеничных отрубей, сухофруктов.
Исключают: какао, крепкие чай и кофе.
Диета при подагре разрешает: жиры. Сливочное, коровье топленое и растительные масла.
Исключают: говяжий, бараний, кулинарные жиры.
Ограничивают свиной жир.
Примерное меню диеты при подагре № 6
Первый завтрак: салат овощной с растительным маслом, яйцо всмятку, пудинг из моркови с яблоками и пшеном, чай.
Второй завтрак: отвар шиповника.
Обед: суп-лапша молочный, котлеты картофельные жареные, кисель.
Полдник: яблоки свежие.
Ужин: сырники запеченные, голубцы, фаршированные овощами с рисом, чай.
На ночь: отвар пшеничных отрубей.
Диета при подагре — другие материалы по теме
Лечение артроза
Этиология тендовагинита
Головокружение при шейном остеохондрозе
Лечебная физкультура при артрозе
Инфекционный тендовагинит
Растяжение мышц
Лечебная физкультура при артрозе голеностопного сустава
Профилактика артроза
Как правильно готовить гречневую крупу
Чтобы гречка при панкреатите и других проблемах с поджелудочной железой была лекарством, её надо готовить по определённым правилам.
- Чтобы получить насыщенный вкус гречневой каши, выбирайте кастрюлю с толстым дном.
- Ядрицу или сечку надо перебрать, промыть и высушить на сковородке до лёгкого потрескивания.
- Для рассыпчатой каши подходит ядрица, вязкую можно приготовить из дробленой крупы (продел).
- О рассыпчатой гречневой каше при обострении болезни надо забыть. В период ремиссии (4-5 месяцев без рецидивов) ориентируйтесь на самочувствие.
- Перемешать такую кашу при варке можно только один раз – в самом начале.
- Для приготовления молочной гречневой каши молоко надо разводить водой в отношении 1:1. Можно сварить гречку на воде, а потом залить её прокипячённым молоком.
- Чтобы ускорить процесс приготовления, гречку замачивают с вечера. Предварительно крупу промывают. Подготовленная таким способом крупа легче усваивается организмом.
Если запиваете гречневую кашу кефиром, выбирайте свежий, некислый и нежирный (1%). На одну порцию достаточно 50-60 мл напитка. Постепенно можно норму увеличить.
Сырые овощи из-за обилия грубых волокон раздражают слизистую ЖКТ, предпочтение надо отдавать тушёной тыкве, запечённым яблокам, варёной морковке.
Для супов с гречкой надо выбирать только свежие, спелые овощи – картофель, морковь, кабачки, тыкву, цветную капусту. Огурцы, помидоры, белокочанную капусту можно употреблять в ограниченном количестве.
Гречка – продукт низкокалорийный, но после приготовления её калорийность может увеличиться за счёт соусов, мяса, рыбы.
Диагностика
При диагностике врач должен дифференцировать острый панкреатит от аппендицита, холецистита, прободной язвы желудка, острой кишечной непроходимости, острого ишемического абдоминального синдрома и других острых состояний с похожими симптомами.
Вв международной клинике Медика24 проводится полный комплекс диагностических обследований при остром воспалении поджелудочной железы.
- Общее и биохимическое исследование крови. Общий и биохимический анализы крови при остром панкреатите показывают повышение уровня лейкоцитов, СОЭ, пониженный гематокрит (объем кровяных телец), повышение уровня амилазы, липазы, глюкозы, снижение уровня общего белка, альбуминов, глобулинов, повышение уровня С-реактивного белка, мочевины.
- Биохимический анализ мочи. Исследование мочи показывает повышение уровня амилазы, наличие эритроцитов, лейкоцитов, белков.
- Ионограмма. Это исследование показывает снижение уровней кальция, натрия, калия в крови в результате неукротимой рвоты и обезвоживания организма.
- УЗИ поджелудочной железы и органов брюшной полости. Ультразвуковое исследование показывает увеличение поджелудочной железы, участки неоднородности ее ткани, изменение формы, неровность ее контуров, наличие жидкости в брюшной полости, забрюшинном пространстве.
- Рентген. Рентгенография живота и нижней части легких показывает вздутие кишечника, наличие плеврального выпота.
- Лапароскопия. Это визуальный метод обследования. Через прокол в брюшной стенке внутрь вводится миниатюрная видеокамера с подсветкой, изображение с которой поступает на монитор компьютера. С его помощью врач может установить причину закупорки протока поджелудочной железы, исследовать очаг воспаления, обнаружить геморрагический экссудат, участки некроза ткани, кровоизлияния и другие характерные признаки заболевания.
- КТ. Компьютерная томография помогает обнаружить участки некроза ткани поджелудочной железы, псевдокисты, подробно исследовать структуру органа.
- МРТ. Магнитно-резонансная томография может быть использована для получения дополнительных диагностических данных.
Вторые блюда
Что касается кукурузной каши, она может быть введена в рацион больного при переходе заболевания в фазу ремиссии. Приготовление полезной и безопасной для больного панкреатитом каши достаточно простое.
- Для этого воду доводят до кипения и засыпают в кастрюлю кукурузную кашу.
- Засыпать нужно постепенно, порциями, тщательно помешивая.
- Затем поубавить огонь и томить на медленном огне около получаса, помешивая, чтобы каша не пристала к стенкам и дну кастрюли.
- Когда каша достаточно разварится и станет мягкой, кастрюлю накрывают крышкой и ставят в духовку.
- При этом, духовка может быть предварительно разогрета и отключена – достаточно остаточного жара.
- С этой целью предварительно кашу варят в чугунных казанках – она получается более мягкой.









